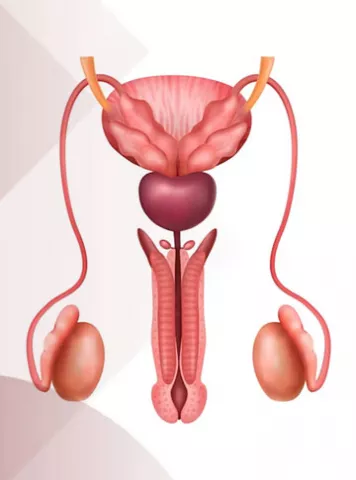
पुरुष निःसंतानता के मुख्य रूप से तीन कारण है, जो निम्न है –
- शुक्राणुओं का कम होना
- भागदौड़ भरी लाईफ स्टाईल
- अजूस्पर्मिया
जिस तरह गर्भधारण के लिए महिला के ट्यूब, अण्डाशय और गर्भाशय में कोई विकार नहीं होना चाहिए, उसी तरह पुरूष के सीमन (शुक्राणु) का उचित मात्रा और गुणवत्तायुक्त होना आवश्यक है। सामान्यतया गर्भधारण नहीं होने पर बांझपन का दोषी महिला को माना जाता है लेकिन आंकड़ों पर नजर डालें तो पुरूषों की निःसंतानता का प्रतिशत 30-40 प्रतिशत तक पहुंच गया है। जो पुरूष निःसंतानता से ग्रसित हैं वे अब चिंतामुक्त हो सकते हैं, उनका कम शुक्राणुओं में पिता बनना संभव हो गया है। आईए जानते हैं पुरूषों में क्यों होती है निःसंतानता, क्या उपचार उपलब्ध हैं ?
क्या होता है पुरूष बांझपन – गर्भधारण के लिए महिला की तुलना में पुरूषों में सिर्फ शुक्राणुओं के संख्या, आकार और गतिशीलता महत्वपूर्ण है। महिला में सब कुछ सामान्य होने के बाद भी गर्भधारण नहीं होने पर पुरूष में विकार होने की संभावनाएं रहती है। विश्व स्वास्थ्य संगठन के अनुसार पुरूष के शुक्राणु 15 मिलियन प्रति मिलि लीटर हैं या उससे अधिक हैं तो सामान्य है इससे कम होने पर प्राकृतिक रूप से गर्भधारण में समस्या आती है।
क्या कारण है पुरूष निःसंतानता के – पुरूषों में शुक्राणुओं की गुणवत्ता में कमी होने, कम या निल शुक्राणु के कई कारण हैं लेकिन इन समस्याओं के बाद भी अपने शुक्राणुओं से संतान प्राप्ति संभव है।
शुक्राणु की गतिशीलता में परेशानी – शुक्राणु की गतिशीलता का क्या मतलब है ?
संभोग के दौरान निकले वीर्य में से शुक्राणु का अण्डे को निषेचित करने के लिए फैलोपियन ट्यूब की ओर बढ़ना । पुरूष का शुक्राणु प्रति सेकेण्ड कम से कम 25 माइक्रोमीटर की गति से गतिशील होने में सक्षम होना चाहिए। यदि शुक्राणु इस गति से नहीं चल पाता है तो इसे अस्थिनोस्पर्मिया कहा जायेगा। शुक्राणु की गति कमजोर होने पर वह अण्डे में प्रवेश नहीं कर पायेगा जिससे भ्रूण बनने की प्रक्रिया पूरी नहीं हो पाएगी।
अन्य कारण
– शुक्राणु बनने में परेशानी
– शुक्राणु उत्पादन की समस्याएं – क्रोमेजोमल, या आनुवांशिक कारण
– स्खलन में समस्या
– संक्रमण (इंफेक्शन)
– टेस्टिस (अण्डकोष) में विकार
– वास डिफरेंस की अनुपस्थिति
– वास/एपिडिडायमिस की रूकावट
हार्मोनल समस्याएं (पिट्यूटरी में समस्या)
एलएच/ एफएसएच की जन्मजात कमी
अनोबोलिक (एंड्रोजेनिक) स्टेरॉयड दुर्व्यवहार
मस्तिष्क के आदेश पर पिट्यूटरी ग्रंथि और हाइपोथैलमस, पुरूष हार्मोन बनाता है जो शुक्राणु उत्पादन को नियंत्रित करता है । एलएच और एफएसएच पिट्यूटरी ग्रंथि द्वारा बनाए गये महत्वपूर्ण संदेश वाहक हार्मोन हैं जो टेस्टीस पर कार्य करते हैं। ग्रंथि में किसी भी तरह की समस्या होने पर सही निर्देश नहीं मिल पायेगा जिससे शुक्राणु बन नहीं पाएंगे।
लाईफ स्टाईल के दुष्प्रभाव – काम का दबाव, अधिक घंटो तक काम करना, तनाव, आधुनिक जीवन शैली, गर्भस्थानों पर काम करना, पौष्टिक आहार की कमी, नशा, धूम्रपान आदि भी पुरूषों में शुक्राणुओं की संख्या को कम करने के महत्वपूर्ण कारक हैं। भागदौड़ भरी जीवन शैली के कारण कम उम्र के पुरूषां में भी शुक्राणुओं की संख्या और गुणवत्ता में कमी सामने आयी है।
कितने शुक्राणु गर्भधारण के पर्याप्त –
गर्भधारण नहीं होने की स्थिति में पत्नी की जांचो के साथ पति के वीर्य में शुक्राणुओं की जांच भी आवश्यक है। 15 मीलियन प्रति एमएल से अधिक शुक्राणुओं को सामान्य माना जाता है लेकिन इससे कम होने पर प्राकृतिक गर्भधारण में समस्याओं का सामना करना पड़ता है।
कम या खराब शुक्राणुओं की स्थिति में क्या करें – महिला की सारी रिपोर्ट्स नोर्मल होने पर 10 से 15 मिलियन शुक्राणुओं की स्थिति में कृत्रिम गर्भाधान की आईयूआई तकनीक लाभकारी साबित हो सकती है। इसमें स्वस्थ शुक्राणुओं को महिला में योनि में इंजेक्ट किया जाता हैं जिससे गर्भधारण हो जाता है । जिन पुरूषों में 5 से 10 मिलियन ही शुक्राणु होते हैं उनके लिए आईयूआई तकनीक प्रभावी नहीं है उनके लिए आईवीएफ तकनीक ही कारगर साबित हो सकती है। आईवीएफ तकनीक सरल, सुरक्षित और अधिक सफलता दर वाली है।
क्या होता है आईवीएफ में –
आईवीएफ में महिला के अच्छी क्वालिटी के अण्डों को निकाल कर लेब में संतुलित अनुकूल वातावरण में रखा जाता है और बाद में पति के स्वस्थ शुक्राणुओं को महिला के अण्डों के साथ छोड़ दिया जाता है। शुक्राणु अण्डों में प्रवेश कर जाते हैं जिससे भ्रूण बन जाते हैं । दो – तीन दिन तक भ्रूण लेब में विकसित होता है इसके बाद भ्रूण को गर्भाशय में प्रत्यारोपित कर दिया जाता है।
जिन पुरूषों में 5 मिलियन से कम शुक्राणु हैं और आईवीएफ में सफलता नहीं मिली है वे आईवीएफ से भी नवीनतम तकनीक इक्सी को अपना सकते हैं। इक्सी में लेब में रखे हुए महिला के अण्डे में पुरूष के एक शुक्राणु को सुई द्वारा सीधे इंजेक्ट किया जाता है जिससे भ्रूण बनने और सफलता की संभावनाएं अधिक रहती है।
निल शुक्राणु की स्थिति में कैसे बनें पिता – कई पुरूष ऐसे होते हैं जिनके वीर्य में शुक्राणु होते ही नहीं है ऐसे में उनके प्राकृतिक रूप से पिता बनने की संभावनाएं ही खत्म हो जाती है। इक्सी तकनीक से निल शुक्राणुओं में भी पिता बनना संभव है। निल शुक्राणु जिसे अजूस्पर्मिया कहा जाता है । अजूस्पर्मिया के कारण वेरिकोसील, इन्फेक्शन, कैंसर का ट्रीटमेंट, जन्मजात नपुंसकता, हॉर्मोनल में असंतुलन, किसी सर्जरी के कारण ब्लॉकेज होना आदि हैं । इसके अलावा ज्यादा तंग अण्डरगारमेंट्स पहनने, बहुत देर तक गरम पानी के टब में बैठने और मोटापा होने से भी शुक्राणुओं में कमी आ सकती है। निल शुक्राणु की समस्या दो तरह की होती हैं वे पुरूष जिनमें शुक्राणु बनते तो हैं लेकिन शुक्राणुओं को ले जाने वाली नली में ब्लोकेज के कारण बाहर नहीं आ पाते हैं। ऐसी परिस्थिति में टेस्टीकुलर बॉयोप्सी से यह पता लगाया जा सकता है कि टेस्टीस (अंडकोष) में शुक्राणु नोर्मल तरीके से बन रहे हैं। अगर अजूस्पर्मिया किसी ब्लोकेज की वजह से है तो माइक्रो सर्जरी द्वारा ब्लोकिंग का पता लगाकर उसे ठीक किया जा सकता है। लेकिन अगर जांच में यह पता चले कि अजूस्पर्मिया किसी ब्लोकेज की वजह से नहीं है तो इसका मतलब है कि शुक्राणु बनने की प्रक्रिया में ही समस्या है।
अजूस्पर्मिया के ज्यादातर केसेज में अंडकोष से टेस्टीकुलर बायोप्सी के जरिये स्पर्म को निकाल कर इक्सी प्रक्रिया की सहायता से खुद के शुक्राणुओं से पिता बन सकते हैं लेकिन वे पुरूष जिनके अंडकोष में शुक्राणु नहीं बन रहे हैं वे डोनर स्पर्म की सहायता से संतान की प्राप्ति कर सकते हैं। आज के इस दौर में अत्याधुनिक टेक्नोलॉजी के चलते वीर्य में शुक्राणुओं की बहुत ही कम मात्रा होते हुए भी अगर एक भी मेच्योर स्पर्म मिल जाये तो आपके पिता बनने की संभावना बढ़ जाती है।
पुरूषों में बढ़ती निःसंतानता की दर चिंता का विषय है लेकिन आईवीएफ तकनीक से संतान सुख की राह को सुगम किया जा सकता है। निःसंतानता से संबंधित किसी भी तरह की परेशानी होने पर फर्टिलिटी एक्सपर्ट से कन्सल्ट करना चाहिए।
Articles
2023

Male Infertility Guide to infertility treatments
अशुक्राणुता (एजुस्पर्मिया) के कारण, लक्षण और उपचार (Azoospermia in Hindi)
माता-पिता बनने से महरूम रहना भ...
2023


What is abnormalities in sperm?
Sperm is a crucial component of the reproductive system in males. It is a spec...
2023


Female Infertility Male Infertility
How many days Sperm Live in Female Body after Intercourse?
While it depends on the correct circumstances and the stage of the woman's men...
2023


Male Infertility Infertility Tips
Hyperspermia: Causes, Symptoms, Diagnosis & Treatment
What is Hyperspermia? Hyperspermia is a condition where an individual produ...
2022

पुरूष निःसंतानता का एक कारण वेरिकोसिल आधुनिक तकनीकों से संभव है पिता बनना
पुरूष निःसंतानता शब्द कुछ सा�...
2023
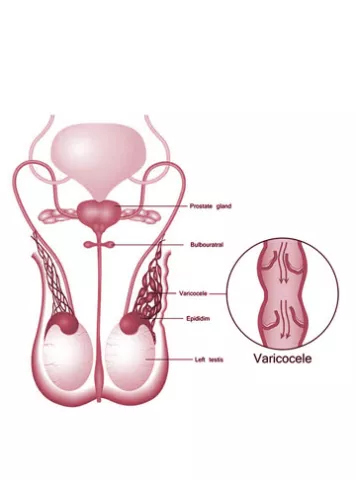

Male Infertility Guide to infertility treatments
What is Varicocele? Varicocele is a medical condition where the veins in th...
2022


Infertility Tips Male Infertility
Does Obesity Cause Infertility in Males
How Are Obesity And Male infertility Related? Male Infertility and Obesity ...
2022


Infertility Tips Male Infertility
Male Infertility Medicine: How does IVF help Male Infertility
What is Male Infertility? Male infertility is the lack of ability to genera...
2022

Infertility Tips Male Infertility
In addition to spermatozoa, semen is composed of prostatic and seminal vesicul...
Pregnancy Calculator Tools for Confident and Stress-Free Pregnancy Planning
Get quick understanding of your fertility cycle and accordingly make a schedule to track it